Cukrzyca typu 1 – przyczyny, objawy, diagnostyka, leczenie. Ciąża przy cukrzycy typu 1
W cukrzycy typu 1 organizm traci zdolność do wytwarzania hormonu regulującego stężenie glukozy we krwi, tj. insuliny, skutkiem czego pojawia się wysoki poziom glikemii. Jak rozpoznać i prawidłowo leczyć cukrzycę typu 1? Jak przebiega ciąża w cukrzycy typu 1?
Cukrzyca typu 1 – czym jest?
Cukrzyca typu 1 jest chorobą autoimmunologiczną, tzn. taką, w której organizm wytwarza przeciwciała przeciwko własnym komórkom beta wysp trzustkowych, odpowiedzialnych za produkcje insuliny, czego efektem jest bezwzględny niedobór tego hormonu. Podawanie insuliny w tym typie cukrzycy jest niezbędne do życia.
Cukrzyca typu 1 dotyczy głównie dzieci i młodzieży, może się jednak pojawić u osób dorosłych, nieco starszych, wtedy jednak ma łagodniejszy początek i przebieg (cukrzyca typu LADA).
Różnice pomiędzy cukrzycą typu 1 a 2
Cukrzyca typu 1 i cukrzyca typu 2 to dwie różne choroby, które mają jako cechę wspólną hiperglikemię.
W cukrzycy typu 1 dominuje deficyt insuliny związany z destrukcją komórek beta, natomiast w cukrzycy typu 2 dominuje insulinooporność. Różnice pomiędzy typami są raczej ilościowe; odmienne są także mechanizm oraz tempo narastania zaburzeń.
Na cukrzycę typu 1 wskazują:
- gwałtowność narastania objawów (łagodne i powolne w cukrzycy typu 2),
- młodszy wiek pacjenta (starsze osoby w cukrzycy typu 2),
- bardzo znaczna hiperglikemia, często z kwasicą (nieznaczna hiperglikemia w cukrzycy typu 2),
- utrata masy ciała (nadwaga i otyłość w cukrzycy typu 2),
- często brak wywiadu rodzinnego (niemal zawsze dodatni wywiad rodzinny w przypadku cukrzycy typu 2),
- tak jest najczęściej, jednak zdarzają się przypadki cukrzycy nie dające się jednoznacznie zakwalifikować do któregoś z typów,
- zdarza się nietypowa cukrzyca typu 1 u starszych osób, bez gwałtownego przebiegu (cukrzyca LADA) oraz cukrzyca typu 2 u szczupłych młodych (cukrzyca MODY).
Cukrzyca typu 1 – przyczyny
W rozwoju procesu autoimmunologicznego niszczenia komórek beta wysp trzustkowych biorą udział:
- czynniki genetyczne,
- środowiskowe.
Spośród czynników genetycznych podkreśla się kluczową rolę układu HLA (główny układ zgodności tkankowej) w warunkowaniu ryzyka rozwoju cukrzycy typu 1. Geny predysponujące do zachorowania na cukrzycę typu 1 czyli do jej dziedziczenia, są wciąż badane. Układ HLA to ten zapewniający integralność organizmu i odróżnianie własnych tkanek od obcych, to on ma kluczowe znaczenie przy przeszczepianiu narządów.
Wciąż nie wiemy, czemu u danego pacjenta wystąpi cukrzyca typu 1. Sposób dziedziczenia nie jest tak oczywisty, jak w cukrzycy typu 2. Można mówić jedynie o pewnej predyspozycji, układzie genów oraz czynniku wywołującym całą immunologiczną burzę (najczęściej jest to infekcja wirusowa). Ryzyko zachorowania dziecka w przypadku, gdy choruje ojciec, jest większe (około 10-15%), niż wtedy, gdy choruje matka (około 5%). Kiedy oboje rodziców choruje na cukrzycę typu 1 ryzyko jej wystąpienia u potomstwa wynosi około 20%. W przypadku bliźniąt jednojajowych, mających identyczne układy HLA, jeśli jedno zachoruje, drugie ma aż 35% szansy na zachorowanie. U bliźniąt dwujajowych, w większości przypadków drugie z bliźniąt będzie zdrowe.
Czynniki środowiskowe odgrywają rolę jedynie uzupełniającą do czynników genetycznych, być może bywają także czynnikami inicjującymi wystąpienie choroby. Należą do nich: infekcje wirusowe, wiek matki powyżej 40. roku życia, wczesne karmienie mlekiem krowim, narażenie na związki toksyczne i stresogenne, niedobór witaminy D.
Czy można zapobiec cukrzycy typu 1? W związku z tym, że przypuszcza się, iż niektóre czynniki środowiskowe mogą być czynnikami inicjującymi cukrzycę typu 1, do działań prewencyjnych u osób predysponowanych chorobą można zaliczyć:
- odpowiednie żywienie dziecka ze zwiększonym ryzykiem zachorowania na cukrzycę typu 1,
- karmienie piersią (w miarę możliwości) w czasie niemowlęctwa,
- unikanie zakażeń (skupisk),
- właściwe suplementowanie witaminy D.
Cukrzyca typu 1 – objawy
Objawy cukrzycy typu 1 są na ogół nagłe, gwałtowne, szybko narastają. Są to typowe dla cukrzycy objawy takie jak:
- wzmożone pragnienie,
- częste oddawanie moczu, moczenie nocne u małych dzieci, które już tego nie robiły,
- ubytek masy ciała, pomimo zwiększonego apetytu; po kilku dniach zupełny brak apetytu,
- zapalenie skóry okolicy sromu, a u chłopców pod napletkiem, u małych dzieci zapalenie pieluszkowe,
- narastające osłabienie lub zmęczenie, senność, dziecko może się stać rozdrażnione, płaczliwe,
- zapach acetonu z ust przy kwasicy,
- zaburzenia ostrości widzenia,
- nasilone odwodnienie – sucha skóra i śluzówki,
- przyspieszony, głęboki oddech Kussmaula przy kwasicy,
- bóle brzucha, nudności i wymioty, twardy brzuch przy kwasicy ketonowej,
- skurcze mięśniowe przy zaburzeniach jonowych,
- utrata przytomności lub śpiączka cukrzycowa.
Diagnostyka cukrzycy typu 1
Diagnostyka każdej cukrzycy jest podobna. Są to oznaczenia z osocza krwi żylnej:
- glikemia przygodna (o jakiejkolwiek porze dnia) równa lub powyżej 200 mg/dl (11,1 mmol/l) plus objawy kliniczne,
- glikemia na czczo równa lub powyżej 126 mg/dl (7,0 mmol/l) oznaczone dwukrotnie
- glikemia w 120 minucie doustnego testu obciążenia glukozą (OGTT) równa lub powyżej 200 mg/dl (11,1 mmol/l).
W cukrzycy typu 1, podobnie jak w cukrzycy typu LADA, mamy do czynienia z postępującym upośledzeniem funkcji komórek beta trzustki. U pacjentów z tym typem cukrzycy występują zawsze przeciwciała skierowane przeciwko antygenom wysepek trzustki: przeciwciała przeciwwyspowe, przeciwinsulinowe, przeciw fosfatazie tyrozynowej oraz te najbardziej przydatne w diagnostyce, najczęściej badane i stwierdzane, przeciwciała przeciwko dekarboksylazie kwasu glutaminowego, tzw. anty-GAD.
Leczenie cukrzycy typu 1
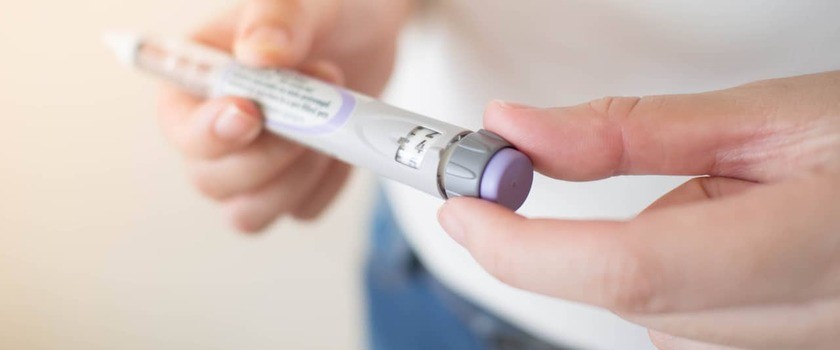
Cukrzyca typu 1 oznacza bezwzględny niedobór insuliny, zatem jedynym możliwym postępowaniem jest leczenie insuliną.
Istnieją różne modele insulinoterapii, jednak standardem jest funkcjonalna intensywna insulinoterapia (FIT), polegająca na wielokrotnych wstrzyknięciach insuliny podskórnie lub stałym wlewie za pomocą osobistej pompy insulinowej. Aby takie postępowanie było skuteczne, pacjent i jego rodzina wymagają stałej edukacji oraz monitorowania glikemii za pomocą samokontroli (glukometr lub systemy do ciągłego monitorowania glikemii).
Obecnie insulinami z wyboru w leczeniu cukrzycy typu 1 są analogi insuliny (modyfikacje aminokwasowe cząsteczki insuliny metodą inżynierii genetycznej) – szybko i długodziałające.
Poza insuliną, edukacją i samokontrolą elementami leczenia są właściwe żywienie i regularny wysiłek fizyczny.
Cukrzyca typu 1 a ciąża
Największa zapadalność na cukrzycę typu 1 przypada na okres pokwitania, czyli okres maksymalnego wydzielania hormonów płciowych. Hormony te, razem z hormonem wzrostu, maja bardzo silne działanie antyinsulinowe.
Najlepiej, kiedy ciąża jest w tym wypadku zaplanowana i kobieta jest do niej przygotowana. Ciąża u pacjentki z cukrzycą typu 1, nawet przy bardzo dobrej opiece, jest ciążą wysokiego ryzyka. Jej powodzenie, zarówno dla matki, jak i dla dziecka, zależy od wyrównania metabolicznego przed ciążą i w okresie ciąży (na czczo 60–90 mg/dl, po posiłkach 120–140 mg/dl, bez hipoglikemii).
Ciąża u matki z cukrzycą typu 1 wpływa także na szybszy rozwój przewlekłych jej powikłań, jeśli były one obecne przed zajściem w ciążę. Zdecydowanemu pogorszeniu mogą ulec retinopatia i nefropatia. Kobiety z przewlekłymi powikłaniami cukrzycy przed ciążą rodzą raczej małe dzieci.
Przeciwwskazaniami do ciąży kobiety z cukrzycą typu 1 są:
- niepoddająca się leczeniu retinopatia proliferacyjna,
- niewydolność nerek z klirensem kreatyniny poniżej 40 ml/min,
- nieustabilizowane, oporne na leczenie nadciśnienie tętnicze,
- choroba wieńcowa i/lub przebyty zawał serca,
- neuropatia wegetatywna dotycząca serca i/lub przewodu pokarmowego.
Żywienie w cukrzycy 1
Żywienie odgrywa znaczącą rolę w leczeniu każdego typu cukrzycy. Najważniejsze jest, aby dostarczyć organizmowi wszelkich niezbędnych składników odżywczych, makro i mikroelementów.
Ilość i jakość posiłków zależeć będą od wieku, płci, wagi, wzrostu, aktywności fizycznej, obecności innych chorób. Uważa się, że jadłospis powinien zawierać 45–60% węglowodanów złożonych, ok. 20% białka, ok. 30 % tłuszczów (w tym nasyconych maksymalnie 10%).
Dieta cukrzycowa powinna być tak skomponowana, aby osiągnąć stabilne, prawidłowe wartości glikemii przy minimalnym ryzyku niedocukrzeń. Dobre wyrównanie metaboliczne jest warunkiem koniecznym do prawidłowego rozwoju dzieci i młodzieży, których dotyczy cukrzyca typu 1. Edukacja żywieniowa powinna być prowadzona przez doświadczonego dietetyka i dopasowana indywidualnie dla każdego chorego. Szkolenia wymaga nie tylko pacjent, ale także jego rodzina. Profesjonalna edukacja to przede wszystkim zrozumienie zależności miedzy ilością i jakością spożywanych posiłków a stężeniem glukozy we krwi.
Spożywanie alkoholu przez chorych na cukrzycę jest niewskazane. Może sprzyjać bowiem rozwojowi hipoglikemii i należy go wliczać do bilansu energetycznego.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty